不妊症の検査
妊娠が成立するために必要な過程は複雑なため、不妊の原因は多岐にわたります。
自分に合った治療を受けるにはまずその原因を突き止めていくことから始まります。
基本的な検査では主に、排卵があるか、卵管が通っているか、
精子の状態はどうかなどを調べていきます。
自分に合った治療を受けるにはまずその原因を突き止めていくことから始まります。
基本的な検査では主に、排卵があるか、卵管が通っているか、
精子の状態はどうかなどを調べていきます。
女性が受ける 基本的検査
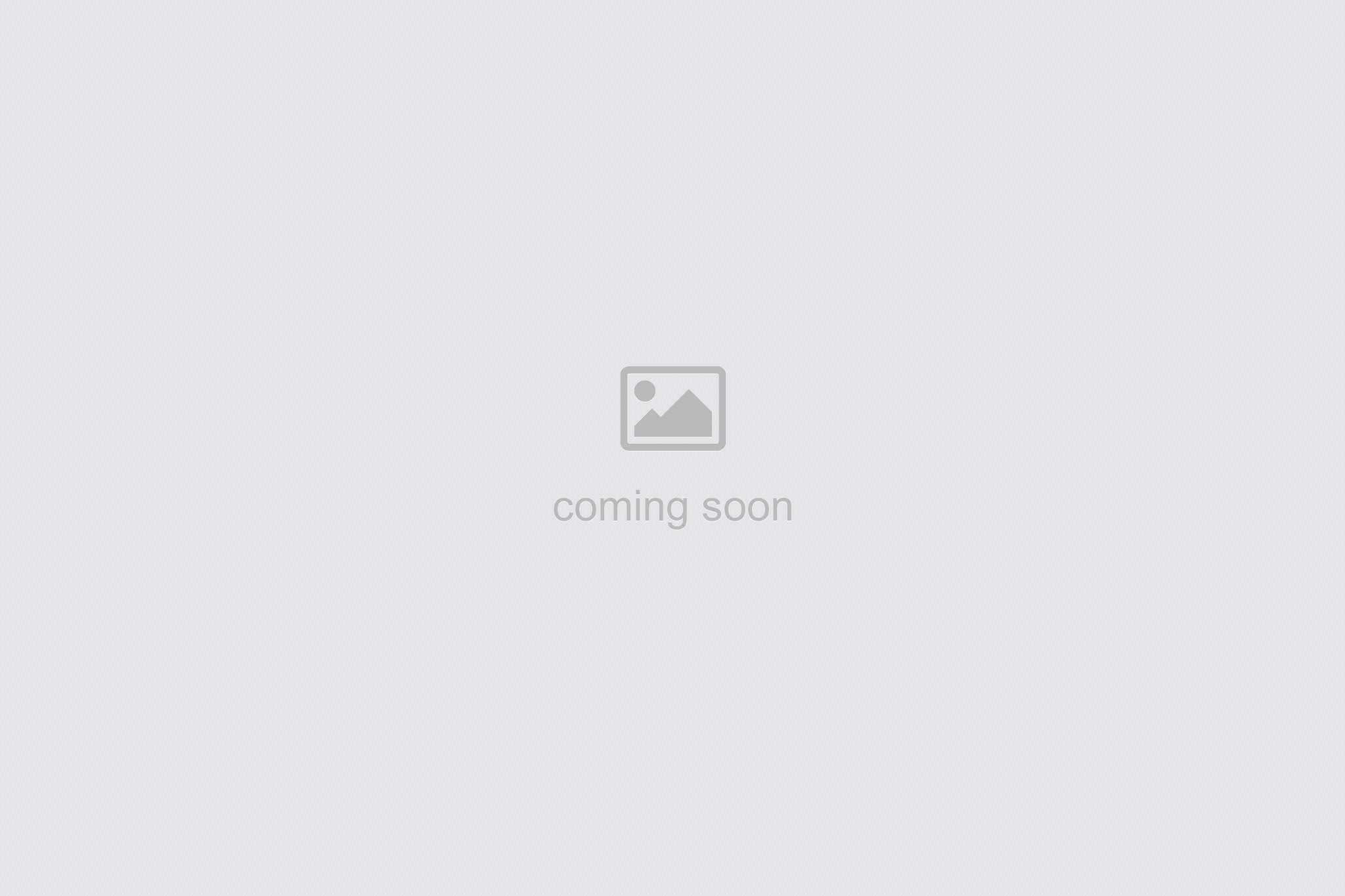
基礎体温測定
基礎体温を毎日つけると、高温相と低温相の2相の変化で排卵をしているかどうかがわかります。朝、目を覚ましてすぐに床の中で、体温計を舌の下に入れて計ります。計る時間帯はなるべく一定にしましょう。
初診時に基礎体温表は必ず必要ではありません。基礎体温をつけたことがない、現在はつけていない方でも結構ですので、まずは一度、外来でお話をお聞かせ下さい。
初診時に基礎体温表は必ず必要ではありません。基礎体温をつけたことがない、現在はつけていない方でも結構ですので、まずは一度、外来でお話をお聞かせ下さい。
血中ホルモン検査
排卵や着床に問題がないかどうか、血液中のホルモン値を測定します。ホルモンにより測定するタイミングがあるため何回かに分けて採血する必要があります。下垂体ホルモンのLH、FSH、PRLなどは排卵期を避けて採血を行います。卵巣から分泌される黄体ホルモン(P)は排卵後7日前後の検査になります。
子宮卵管造影検査(HSG)
子宮の形や卵管がきちんと通っているかを、レントゲンで調べる検査です。卵管の疎通性、子宮の奇形、子宮内腔癒着、ポリープ、筋腫、卵管周囲の癒着など、さまざまな情報を得ることができます。
経腟超音波検査(エコー)
子宮内膜、卵胞の発育状態のチェックや大きさを測定して排卵時期を推定できます。子宮筋腫や卵巣腫瘍なども調べます。
フーナーテスト
排卵日に性交をしていただいて、クリニックにて子宮口の頚管粘液を採取して、粘液内の運動精子の有無を顕微鏡で観察します。精子が子宮内に溯上するためには、頚管粘液内に一定数以上運動精子を確認できる必要があります。
男性側の不妊検査
精液検査(治療をすすめる上でたいへん重要な検査です。)
精液量、運動率、形態、白血球数などを調べます。
検査前、2~7日以内の禁欲後、マスターベーションにより検査用容器の中に全量を採取し、室温で液化するのを待ってから(射精後の精液は粘稠性があるため)検査をします。
検査前、2~7日以内の禁欲後、マスターベーションにより検査用容器の中に全量を採取し、室温で液化するのを待ってから(射精後の精液は粘稠性があるため)検査をします。
| 造精機能障害 | 精子数の少ない乏精子症、精子がつくられない非閉塞性無精子症、精索静脈瘤 など |
| 精路通過障害 | 精液の通路が、精巣上体炎、逆行性射精、鼠径ヘルニアやパイプカット術後などで、精液の通路が閉塞、もしくは細くなっているため精液量や精子数が少ない。 |
| 副性器機能障害 | 精嚢や前立腺に炎症を起こした事が原因で、精子の動きが悪い、または運動能に低下が見られ、受精しにくくなるものがあります。 |
| 性機能障害 | 勃起障害、射精障害。ストレスや性に対する嫌悪感などが原因の心因性のもの、糖尿病や骨盤内手術後などに起こる器質性のものがあります。 |
| その他 | 男性不妊でも原因を特定できるものは少なく、6割が原因不明と言われます。身体的な障害(脊髄損傷など)、内科的疾患(糖尿病、腎不全など)、過去の病歴(抗がん剤や放射線療法)、染色体異常(クラインフェルター症候群、ロバートソン転座など)が男性不妊を引き起こしている場合もあります。 |
- 精液所見は大きく変動するため、1回ではわからないので、検査を複数回行います。
- 精子の数や運動率をお薬などで大きく改善する事は難しく、科学的に証明されたお薬は残念ながらありません。当院では漢方やビタミン剤などを処方する場合があります。
- 精子所見にWHOの基準が用いられていますが、あるひとつの目安ととらえますので、他の医学的検査(血液検査など)との意味合いが変わってきます。
精液の採取について

当院にはメンズルーム(採精室)を設けております。利用したい場合は看護師までお伝え下さい。
またご自宅で採取して、カップをお持ちいただいても結構です。運搬時は温度に気をつけながら、採取から出来るだけ早く提出できるように来院して下さい。
またご自宅で採取して、カップをお持ちいただいても結構です。運搬時は温度に気をつけながら、採取から出来るだけ早く提出できるように来院して下さい。
※コロナウイルス感染拡大防止のため、メンズルームは現在はご利用いただけません。
検査によって高度の異常が見つかった場合、
専門の病院に治療を依頼しています。
専門の病院に治療を依頼しています。
その他の検査
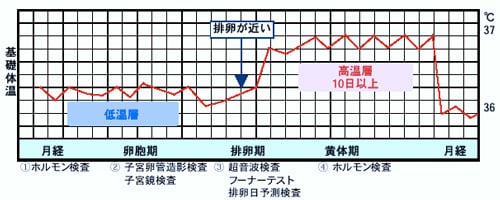
子宮鏡検査
- 子宮鏡検査とは
子宮の中に直径3mmほどの細い内視鏡を挿入し、子宮の内面を観察する検査方法です。ファイバースコープにより、直接子宮内の様子をモニター画面で見ることができるため、子宮内の炎症や子宮内膜ポリープ、子宮腔の癒着、粘膜下筋腫などの診断に威力を発揮します。また、検査中に病変が認められた場合は、軽微なものであれば切除や癒着剥離などの処置を行うことができます。子宮腔内や卵管に病変や奇形があると受精卵の着床が障害され、不妊症や不育症の原因になります。 子宮鏡検査は外来診察で麻酔なしでも行うことができるため、開腹手術に比べて安全で患者様への侵襲も少なく、不妊治療としての有用性も高い検査方法です。
ERA、EMMA、ALICE検査
原因不明の反復着床障害(良好な胚を複数回移植しても妊娠しないこと)の方にお勧めする検査です。子宮内膜の一部を採取し、(株)アイジェノミクス・ジャパンに委託して子宮内膜の遺伝子発現、子宮内細菌の解析を行ないます。短時間で終了する痛みの少ない検査で、一度の組織採取で全ての検査を行なうことが可能です。検査結果によっては再検査が必要な場合もございます。
- ERA(エラ/子宮内膜着床能検査)
子宮内膜における着床に関連する遺伝子の発現を調べることで、着床に適切なタイミングを判定する検査です。子宮内膜が胚を受容できる時期や期間には個人差があり、ERAを受けた方の30%近くで着床時期のずれが確認されました。ERAを行い適切な時期に移植することで、妊娠率が24%上昇したという報告もあります。
- EMMA(エマ/子宮内膜マイクロバイオーム検査)
子宮内膜に存在する細菌の種類と量を測定し、バランスが正常であるか調べる検査です。子宮内にも様々な菌が存在しており、乳酸菌が優位な状態が妊娠に適した環境であると近年の研究で明らかになりました。検査の結果、乳酸菌が優位でない場合には適切な治療を行なうことで、子宮内環境の改善・妊娠率の向上を目指します。
- ALICE(アリス/感染性慢性子宮内膜炎検査)
子宮内膜に存在する慢性子宮内膜炎の原因となる細菌を検出する検査です。検出された菌に応じて抗生物質や治療法を選択することができます。
※検査を行なう周期では移植は行なえません。
※ホルモン補充や排卵誘発のためのお薬代は別途必要になります。
株式会社 アイジェノミクス・ジャパン → http://www.igenomix.jp/era-patient
子宮内フローラ検査
子宮内フローラ検査とは子宮や腟内から採取した検体を用いて遺伝子解析により菌の種類とその割合を調べる検査です。細いチューブ状もので子宮内液を採取するため、痛みは軽度で、子宮内膜をほとんど傷つけずに検査できます。
子宮内フローラとは
腸内や皮膚、口腔内など体の中に様々な菌が住み着いているように、健康な女性の子宮や腟内にも菌は存在しており、子宮内に住む菌の集まりを「子宮内フローラ」と呼びます。
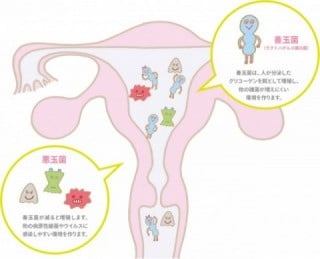
子宮内の善玉菌と妊娠
菌の中には病原菌から体を守る善玉菌と、病気を引き起こす可能性のある悪玉菌がいます。
子宮や腟内に存在する善玉菌は主に乳酸菌であるラクトバチルス属の菌で、腟内から侵入する雑菌を防いでいます。善玉菌の割合が少ない場合、腟内に感染症を引き起こし、そこから雑菌が子宮内に侵入することで子宮内膜炎や卵管炎などが起こり、不妊の原因となる可能性があります。
善玉菌が多い人と少ない人を比較した調査によると、妊娠率は約70%と33%、出産率は58%と6.7%という差があり、善玉菌が少ない人は妊娠率が低く流産や早産のリスクが高いという報告もあります。
善玉菌が少ない場合、抗生剤やラクトフェリンにより菌環境を整える治療を行うことができます。
子宮内の善玉菌を増やす治療をすることで妊娠につながり、流産を防ぐことができる可能性もあります。